Présentation
L’IOP est un syndrome très hétérogène, entrainant souvent une infertilité définitive et des comorbidités associées. Sa prévalence est de 1-4% suivant les études, il s’agit donc d’un problème de santé public.
Elle se définit cliniquement par une aménorrhée ou une spanioménorrhée supérieure à 4 mois, avec un taux de FSH > 25 UI/L à deux reprises chez une femme de moins de 40 ans.
Dans le bilan initial, le caryotype élimine un syndrome de Turner ou des remaniements chromosomiques.
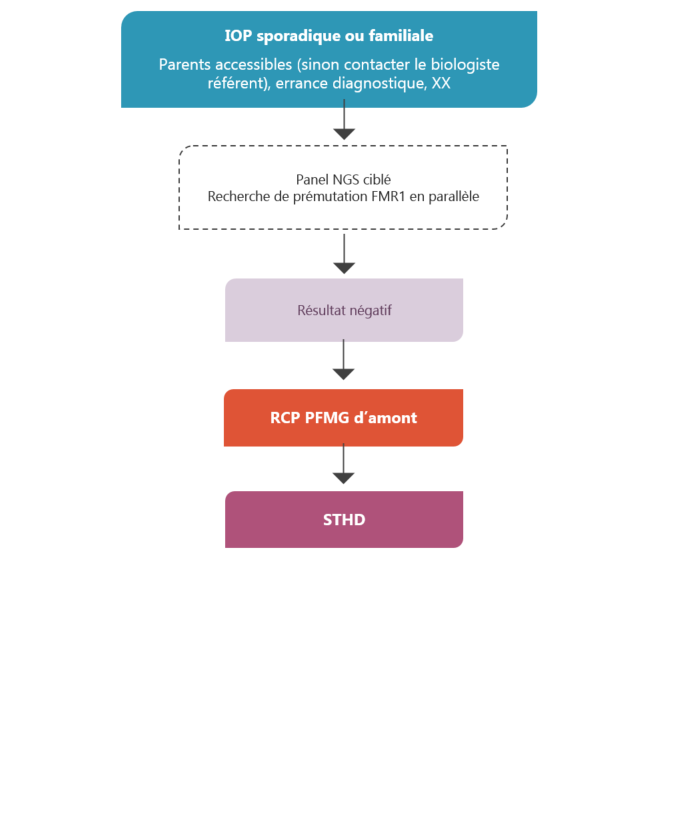
La sous population candidate à un Séquençage de génome complet-WGS correspond aux IOP en errance diagnostique.
Il existe une très grande hétérogénéité génétique pour ce syndrome. A ce jour plus de 70 gènes responsables d’IOP sont identifiés, sans géne majeur connu. L’étude en biologie moléculaire initiale élimine une prémutation du gène FMR1 et en parallèle une mutation d’un gène connu par une étude en Séquençage nouvelle génération-NGS ciblé IOP, panel actualisé étant donné les progrès très rapides dans ce domaine.
La disponibilité du séquençage de génome-WGS va permettre l’identification d’une anomalie génétique de gène connu non vu en NGS ciblé ou l’identification de nouveaux gènes responsables.
Le diagnostic génétique précis va permettre un conseil génétique adapté suivant la cause (patiente et famille), la mise en place d’une surveillance avec recherche de comorbidités éventuelles et une prévention et thérapeutique adaptées.
Critères avant d'envisager une discussion en RCP-FMG
Cliniques:
- IOP = aménorrhée ou une spanioménorrhée > 4 mois chez des femmes de moins de 40 ans avec FSH > 25 UI/L à deux reprises
- Arbre généalogique. Préciser si familial ou sporadique
- Bilan exhaustif afin d’eliminer une cause exogène (virale, toxique, radiothérapie…)
- Préciser si auto-immunité clinique ou biologique (patiente, famille).
- LH, E2, AMH
- TSH anticorps antithyroïdiens, et si positifs ou autre signe d’auto-immunité associé, anti-surrénaliens (comprenant 21-hydroxylase)
- Echographie des ovaires
Génétiques :
- Caryotype normal
- Panel NGS ciblé (noter date, nombre de gènes analysés, biologiste) et recherche de pré-mutation FMR1 négatifs (effectués en parallèle)
Place du STHD dans la stratégie diagnostique
RCP FIRENDO IOP